Was ist eine IVF?
Bei der In Vitro Fertilisation (IVF) werden eine oder mehrere Eizellen außerhalb des Körpers mit den Spermien zusammengebracht, um nach erfolgter Befruchtung und Embryoentwicklung den Embryo in die Gebärmutterhöhle zu übertragen.
Verschiedene Medikamentenkombinationen können hierfür eingesetzt werden, sie werden Protokolle genannt:
- sogenannte konventionelle IVF
- sogenannte Mini-IVF™ oder Soft IVF
- im natürlichen Zyklus (NC-IVF)
- Donogene IVF
Welches angewendet werden soll ist von verschiedenen Faktoren abhängig.
Vorgehen
1. Hormonelle Stimulation
Bei der konventionellen In Vitro Fertilisation wird durch eine medikamentöse Vorbehandlung die optimale hormonelle Bedingungen und eine relativ hohe Zahl an Eizellen erzeugt. Hierzu werden täglich FSH oder ein FSH/LH Gemisch unter die Haut gespritzt. Verschiedene Medikamente werden zusätzlich benötigt, um einen vorzeitigen Eisprung zu vermeiden.
Wenn genügend Follikel herangewachsen sind, wird die sog. „Auslösungsspritze“ verabreicht, um die Eizellreifungsphase abzuschließen und die Ablösung der Eizellen von der Wand des Eibläschens zu bewirken.
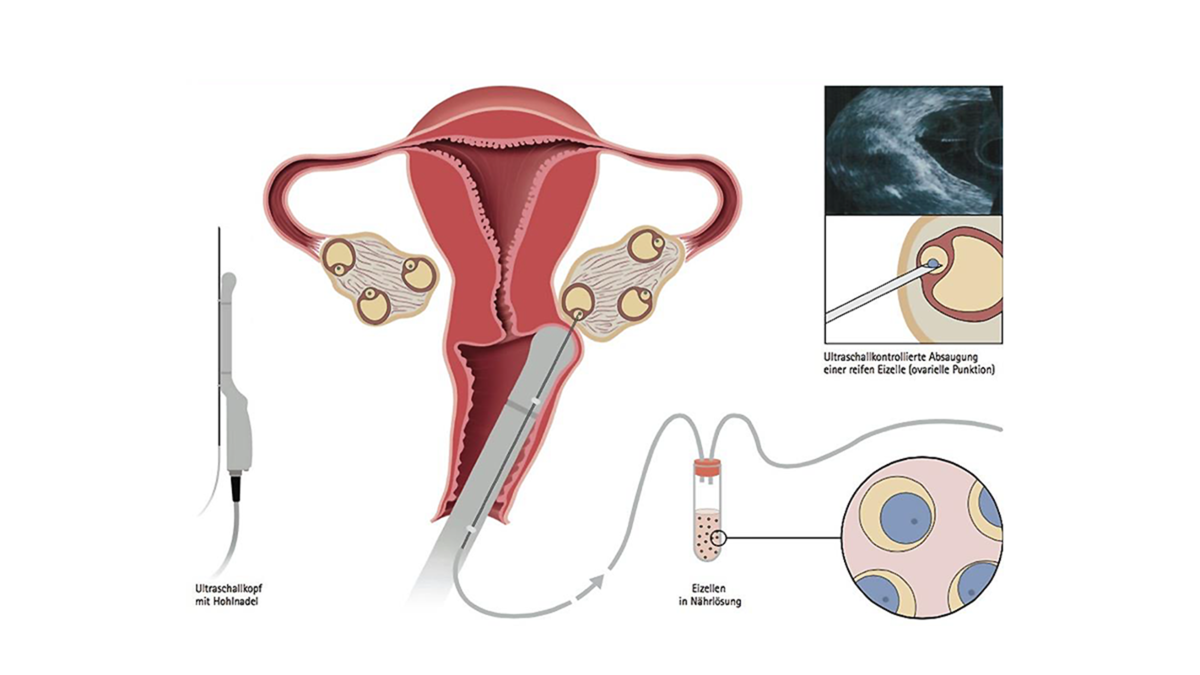
2. Eizellentnahme
Circa 36 Stunden nach der Auslösungsspritze erfolgt die Follikelpunktion. Diese erfolgt unter Ultraschallkontrolle und geschieht üblicherweise in einer kurzen Narkose. Sind nur 1-3 Eiblässchen vorhanden, kann eine Entnahme ohne Narkose erfolgen.
Mit Hilfe einer Punktionsnadel wird die Flüssigkeit aus den Follikeln gewonnen und dem Labor übergeben. Im Eizelllabor werden die Eizellen aus der Flüssigkeit entnommen.
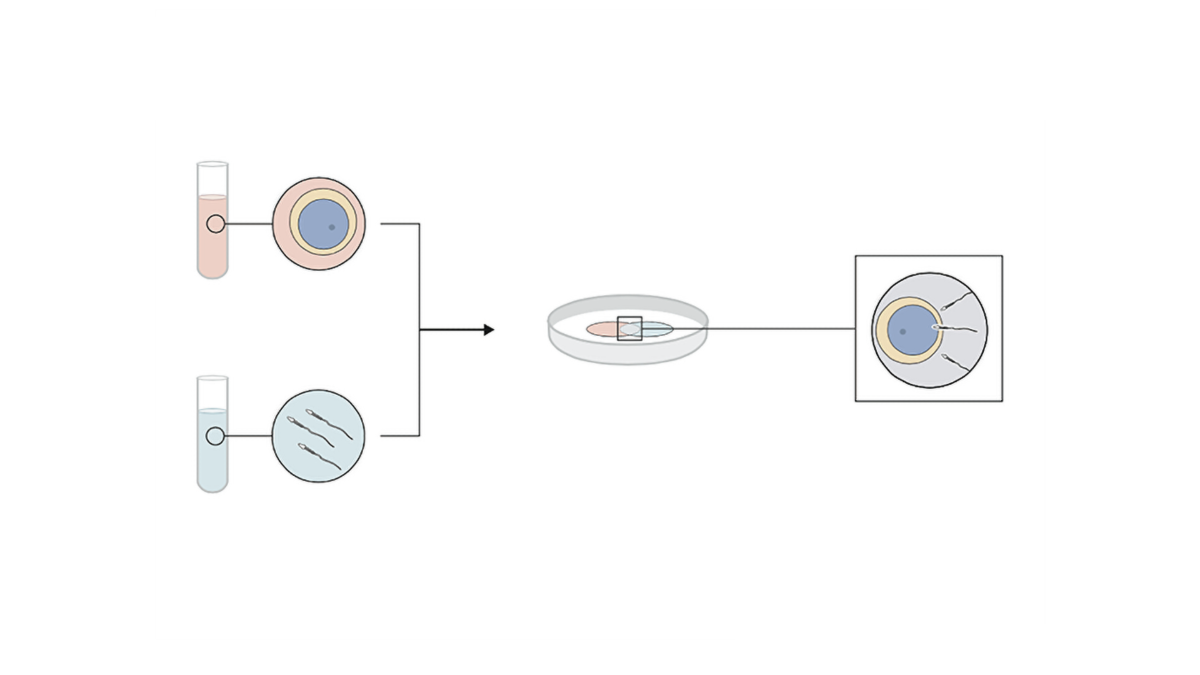
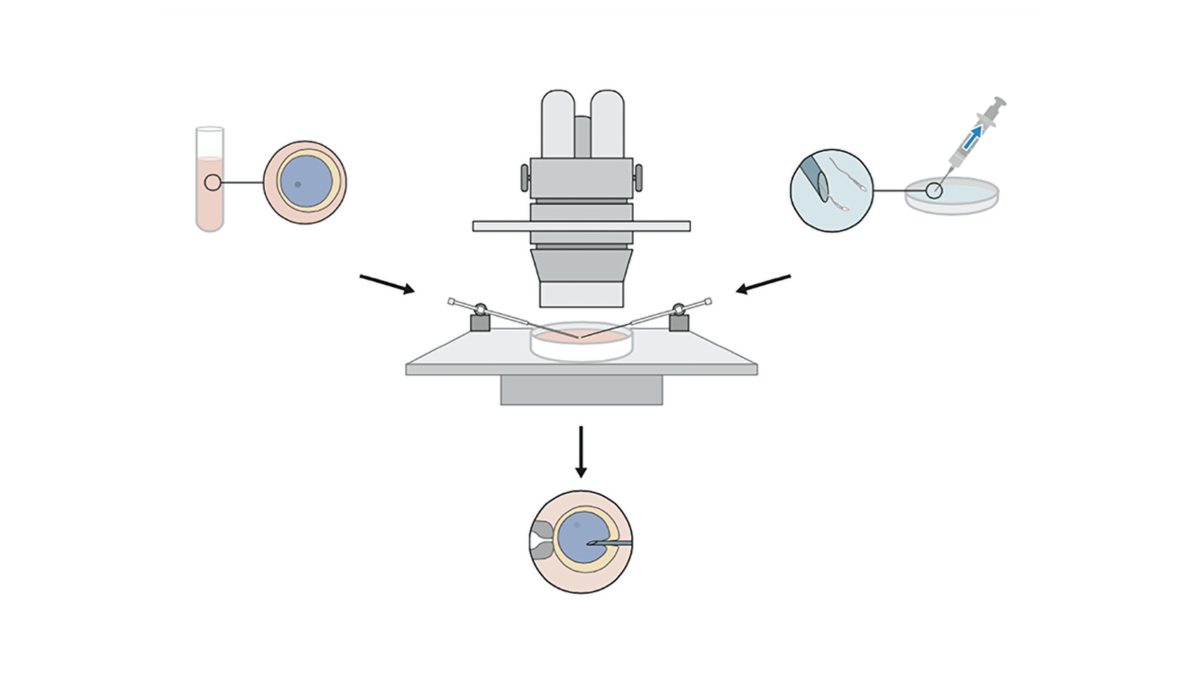
3. Spermienzugabe per IVF oder ICSI
Je nach Spermienqualität erfolgt nun die Durchführung der IVF oder ICSI: Bei IVF werden 50000.-100.000 Spermien zu jeder Eizelle pipettiert, bei ICSI wird in jede Eizelle ein Spermium direkt injiziert. Bei fehlenden Spermien im Ejakulat können diese auch aus einer Hodenbiopsie (TESE) gewonnen werden.
Die Schälchen mit den Zellen werden dann über Nacht im Brutschrank kultiviert.
4. Befruchtungskontrolle
5. Embryokultur
Je nach Alter der Frau, weiteren Diagnosen, Anzahl und Verlauf bisher durchgeführter Zyklen wird im Labor entschieden, wie viele Eizellen weiter kultiviert werden. Dadurch wird es ermöglicht, einige Tage später den/die Embryonen mit dem besten Implantationspotential auszuwählen und zu übertragen. Weitere befruchtete Eizellen können zu diesem Zeitpunkt gefrierkonserviert und für spätere Behandlungen aufbewahrt werden.
Die Kultur wird üblicherweise 2-3 oder 4-5 Tage durchgeführt. Beim Transfer am 5. Tag spricht man von einem Blastozystentransfer.

6. Embryotransfer
Am 2.- 5. Tag nach Spermienzugabe wird der Embryotransfer durchgeführt. Hierbei wird unter Ultraschallkontrolle ein Katheter in die Gebärmutterhöhle eingeführt und der/die Embryonen vorsichtig plaziert. Dieser Vorgang ist üblicherweise völlig schmerzfrei. Durch Zugabe von Progesteron sollen über die nächsten 14 Tage optimale Schleimhautverhältnisse für die Einnistung des Embryos erreicht werden.
In der Zeit nach dem Embryotransfer sollte auf Aufregung und zu viel Aktivität verzichtet werden, ebenso auf Kreislaufbelastungen, z.B. durch übermäßigen Sport und zu starke Temperaturerhöhungen. Ansonsten sind keine besonderen Empfehlungen zu geben. Auch Sex ist eher positiv wirksam.
14-15 Tage nach der Befruchtung zeigt ein Schwangerschaftstest im Urin oder oder per Blutuntersuchung, ob die Behandlung erfolgreich war.